心臓血管センター
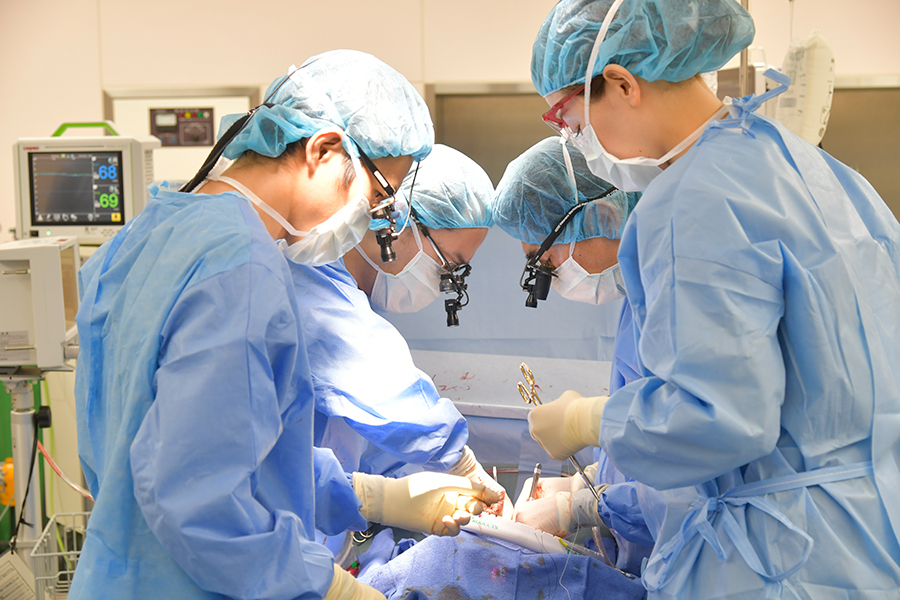
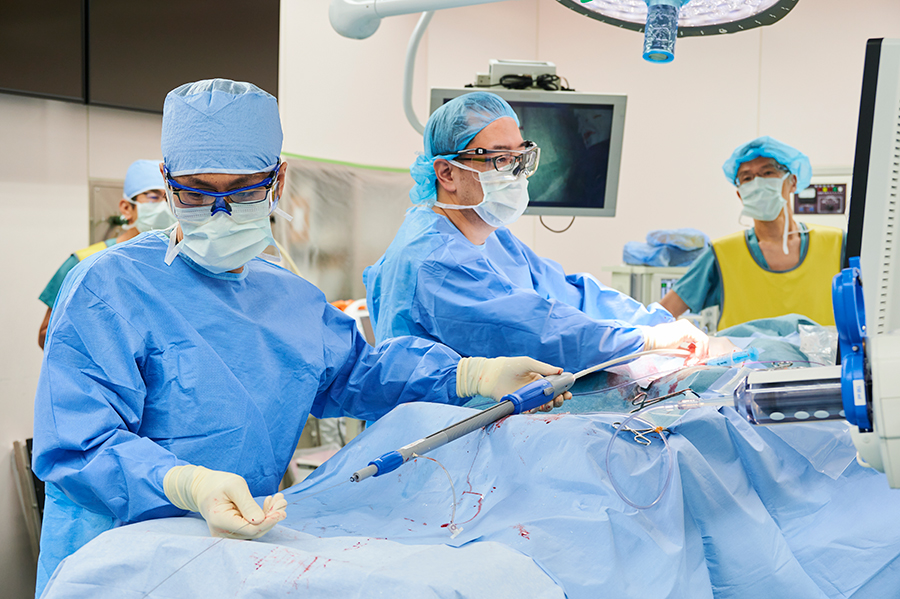
心臓血管センターでは、循環器内科と心臓血管外科が一体一丸となって、地域の中核心臓血管センターとして、多様な心臓・血管系疾患の診断・治療に取り組んでいます。一刻を争う超急性期疾患(急性心筋梗塞・急性大動脈剥離・急性心不全)に対しても、万全の体制で対応しています。特に、虚血性心疾患(狭心症・心筋梗塞)また心臓弁膜症(大動脈・僧帽弁)に対する低侵襲カテーテル治療には定評があり、多彩な治療手段(冠動脈ステント留置・ローターブレーター・バルーン弁膜形成術)を駆使して、最善の治療実績を積み上げてきました。
外科的治療が最適と考えられる症例に対しては、心臓血管外科の熟練した施術と、ICU/CCUチームによる綿密な管理のコラボレーションにより、充実した施術成績を確立しています。大動脈・血管疾患に対しては、カテーテル治療を積極的に取り入れると同時に、外科チームによるバイパス術、血管置換術も行っています。多彩な不整脈疾患に対しては、ペースメーカー治療やアブレーション治療を行い、多数の治療経験を重ねてきました。外来では、慢性心不全・生活習慣病・下肢静脈疾患とあらゆる心血管疾患に対してきめ細かい治療管理が施されています。
診療体制
循環器内科(日本循環器学会循環器専門医研修施設、日本心血管インターベンション治療学会CVIT研修施設)
虚血症心疾患(狭心症・心筋梗塞)、心臓弁膜症や諸々の心筋疾患、そして心不全、不整脈ならびに大動脈や末梢動静脈疾患と、実に広範な循環器疾患の診断・治療全般を扱っています。循環器系救急疾患では、CICU・血管撮影室(心臓カテーテル室)にて緊急インターベンションを含め心臓血管外科との共同で24時間万全の体制で対応しています。
心臓カテーテル検査・手術実績(循環器内科)
 アンギオ(血管撮影X線診断装置)
アンギオ(血管撮影X線診断装置)
 CT装置
CT装置
心臓血管外科
2021年4月より心臓血管外科の新チームが発足しました。新たな心臓血管外科チームが池上総合病院心臓血管センターの一員となり、心臓血管チームをより強化します。これまでに当院循環器内科では虚血性心疾患、心臓弁膜症、不整脈治療などに対する治療を多く行い実績を積んでいます。それらの疾患のなかでも外科治療が最適と考えられる患者様や外科治療の必要な大動脈疾患(大動脈瘤、大動脈解離)に対しても心臓血管チームで検討し、患者様一人一人に安心、安全、最適な治療を目指します。また、東邦大学医療センター大森病院心臓血管外科と提携し、より高度な治療を提供します。
心臓血管外科
大動脈センター
主な対象疾患
主な診療内容とその治療方針についてご説明いたします。
虚血性心疾患
冠動脈狭窄、閉塞病変に対する治療は、カテーテル治療と冠動脈バイパス手術があります。カテーテル治療ではリスクが高い症例や困難な症例に対して、冠動脈バイパス手術を積極的に行います。人工心肺を使用するオンポンプ手術と使用しないオフポンプ手術があり、患者様の状態により選択しています。
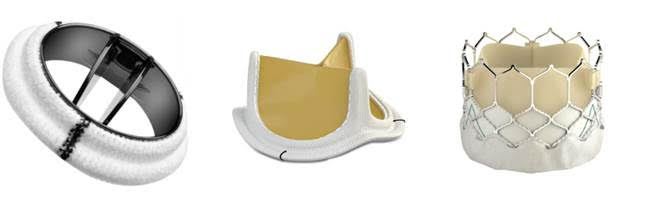
心臓弁膜症
心臓の血流が一方向に流れる仕組みの弁に異常がある疾患が心臓弁膜症です。心臓雑音で発見されることが多く、その際にはご相談下さい。主に大動脈弁、僧帽弁、三尖弁に異常が起こることが多く、それぞれに弁置換術や弁形成術を行います。同時に不整脈治療や脳梗塞予防の左心耳閉鎖手術も行います。
大動脈疾患
大動脈瘤と大動脈解離に対して治療を行います。人工血管置換術とカテーテルによるステントグラフト治療を行います。患者様の年齢や動脈の状態で決定します。破裂や解離など緊急性の高い疾患に対しては24時間対応で緊急手術を行います。2021年4月より大動脈センターを開設し、他院で診断された動脈瘤破裂や大動脈解離の患者様のために医師が同乗するドクターカーを整備しており、出動します。また大動脈専門外来を土曜日の午前に行っております。腹部診察での動脈拍動、超音波、レントゲンやCTで動脈瘤が疑われる場合や精査が必要な場合はご相談下さい。
末梢血管疾患
動脈硬化による下肢動脈の狭窄、閉塞により、歩行時に下肢の痛みが出現します。脊椎疾患と同じような症状を引き起こしますが、足先への血流がない場合は本疾患を疑います。カテーテル治療、人工血管によるバイパス手術など患者様に合わせた治療を行います。また急性に動脈が閉塞した場合には、発症してから4~6時間で治療を行わなければなりませんので早急にご相談下さい。
下肢静脈瘤
下肢静脈血流の逆流により、静脈瘤が形成されます。美容のみならず、下肢のむくみやこむらがえりなどを引き起こす場合があります。静脈を超音波で確認し、治療法を判断します。当院では積極的に高周波による治療を行っております。月曜日午後に下肢静脈瘤専門外来を設けておりますのでご相談ください。
所属医師

副病院長、診療支援部部長、心臓血管外科科長、大動脈センター長、心臓血管センター長、下肢静脈瘤副センター長
大熊 新之介 (おおくま しんのすけ)
心臓血管外科
| 略歴 |
東邦大学医学部外科学講座心臓血管外科学分野 講師 |
| 資格など |
医学博士
日本外科学会認定 外科専門医・指導医
三学会構成心臓血管外科専門医・修練指導医
日本脈管学会認定 脈管専門医・指導医
胸部・腹部ステントグラフト指導医
浅大腿動脈ステントグラフト実施医
臨床研修指導医
医師の臨床研修に係る指導医講習会修了医
身体障害者福祉法指定医(心臓機能障害の診断)
難病指定医 |

副病院長、循環器内科科長、心臓血管副センター長
棗田 誠 (なつめだ まこと)
循環器内科
| 資格など |
日本内科学会認定 総合内科専門医
日本内科学会登録指導医
日本循環器学会認定 循環器専門医・指導医
日本心血管インターベンション治療学会認定 心血管カテーテル治療専門医
医師の臨床研修に係る指導医講習会修了医
植込型除細動器/ペーシングによる心不全治療研修修了
難病指定医 |

科員
真野 博明 (まの ひろあき)
循環器内科
| 資格など |
日本内科学会認定 認定内科医
日本内科学会認定 総合内科専門医
日本内科学会登録指導医
日本循環器学会認定 循環器専門医
医師の臨床研修に係る指導医講習会修了医
植込型除細動器/ペーシングによる心不全治療研修修了
身体障害者福祉法指定医(心臓機能障害の診断)
難病指定医 |

科員
千葉 雄太 (ちば ゆうた)
循環器内科
| 資格など |
医学博士
日本内科学会認定 総合内科専門医
日本内科学会登録指導医
日本循環器学会認定 循環器専門医
日本不整脈心電学会認定 不整脈専門医
医師の臨床研修に係る指導医講習会修了医
植込型除細動器/ペーシングによる心不全治療研修修了 |

心臓血管外科副科長、大動脈副センター長、下肢静脈瘤センター長
矢尾 尊英 (やお たかひで)
心臓血管外科
| 資格など |
日本外科学会認定 外科専門医
日本脈管学会認定 脈管専門医
胸部ステントグラフト実施医
腹部ステントグラフト実施医・指導医
下肢静脈瘤に対する血管内治療実施基準による実施医
身体障害者福祉法指定医(心臓機能障害の診断) |

科員
判治 永律香 (はんじ えりか)
心臓血管外科
| 資格など |
日本外科学会認定 外科専門医
胸部ステントグラフト実施医
腹部ステントグラフト実施医 |

科員
青木 友樹 (あおき ゆうき)
循環器内科
| 資格など |
日本専門医機構認定 内科専門医
日本心血管インターベンション治療学会認定 CVIT認定医 |

非常勤
岩田 朋大 (いわた ともひろ)
循環器内科
臨床工学技士一覧
|
職名
|
氏名
|
|
臨床工学室長
|
増田 謙太郎
|
ドクターカー運用担当
臨床工学技士
|
増田 謙太郎
澤田 睦
茨木 一憲
田中 聡
澤村 威一郎
|
心臓血管外科手術担当
臨床工学技士
|
富澤 光昭
加藤 靖隆
尾見 駿太
川井 雄太
坂上 玲奈
鎌田 結衣
|
外来担当表
心臓血管センターの外来担当表は、「循環器内科」「心臓血管外科」外来担当表をご覧ください。
循環器内科
心臓血管外科
医療関係者向け情報
NO!と言わない
ドクターカー出動
ご依頼いただければすぐにドクターカーで駆けつけます。
スペシャリストが集結
各分野専門医があらゆる心疾患に対応します。
チーム医療で最適な治療
循環器内科・心臓血管外科が密に連携した医療を提供します。
「ふたり主治医制」を推進しています
池上総合病院では、地域のかかりつけ医の先生方と連携をはかり、継続的な治療を行うことで皆さまの健康を見守ります。
総合的な治療や体調の相談はかかりつけ医の先生方にお願いし、循環器疾患の専門的な治療やフォローは当院と、連携して最良の医療を提供いたします。
ふたり主治医制とは?
「かかりつけ医」(地域の先生)と「池上総合病院」(当院の担当医)のふたりの医師が主治医になるということです。
「医療機関の機能分担」の推進のため、厚生労働省で定められた制度です。
- かかりつけ医
- 患者さんの初期診療、病状の安定した疾患の管理、 病気についての相談
- 池上総合病院
- 救急や専門的な治療、入院治療
センター